日本の大学病院で国内初の女性教授 藤田医科大学 ばんたね病院 脳神経外科領域でリーダーシップ
「くも膜下出血」 日本で死因の第4位を占める脳卒中の中でも、特に死亡率が高い疾患だ。 くも膜下出血の原因の多くは「脳動脈瘤」であることから、最大の予防策は脳動脈瘤の破裂と出血を抑え込むことである。 脳動脈瘤の破裂を未然に防ぐには、脳動脈瘤をクリップで挟む「クリッピング術」と、 脳動脈瘤の穴を血管の内側から塞ぐ「コイル塞栓術」の2つに方法が大きく分かれる。 クリッピング術のスペシャリストとして国内外にその名が知られているのが、 藤田医科大学ばんたね病院院長補佐を務める加藤庸子医師だ。 加藤医師は日本の脳神経外科の世界では特別な存在感を示している。 それというのも、2006年、日本の大学病院の脳神経外科において、国内初の女性教授となったからだ。 脳神経外科の世界で女性医師が教授に就任するのは、 当時としては極めて稀なケースであり、その技量が認められたことに他ならない。 加藤医師にくも膜下出血とその予防策について話を伺った。
くも膜下出血の原因の8~9割が脳動脈瘤
脳卒中は大きく「くも膜下出血(※1)」「脳出血(脳内出血)(※2)」「脳梗塞(※3)」に分かれます。脳梗塞も「脳血栓」と「脳塞栓」に分かれます。 「脳出血」は通常、その言葉の前に「高血圧性」が付くことからもわかる通り、原因の大半は高血圧です。高血圧を放置することによって、脳の中にある血管が傷んで破れ出血する病気です。 脳の血管の太さは1ミクロン~1ミリぐらいで、破れやすい場所は5、6カ所ぐらいあります。その場所が出血することにより、手足を動かす神経の近くであれば手足の麻痺、言語をつかさどる神経の近くであれば言語の障害が起こるなど後遺症のリスクが高まります。 これに対して「脳梗塞」は、読んで字のごとく通じないこと、すなわち脳の血管が塞がって血液が流れなくなることにより、その場所の脳が死んでしまう病気です。そのうちの「脳血栓」は動脈硬化などにより血管が詰まって起こり、「脳塞栓」は心臓でできた血栓(血の塊)が血流に乗って脳まで運ばれ血管を詰まらせることで発症し、そのほとんどは太い血管で起こります。
血管が破れる脳出血、血管が詰まる脳梗塞だが、「くも膜下出血」はどういう特徴を持つ病気なのだろうか。“くも膜”の下が出血するというのは、脳出血とどのような違いがあるのだろうか。

脳の中には縦横無尽に血管が走っています。脳は外側から硬膜、くも膜、軟膜という膜に包まれています。そのくも膜の下には脳に栄養を送るために動脈血管がたくさん走っています。また、くも膜の下側は「脳脊髄液」という無色透明の水が満ちています。水が張られた水槽の中に脳が浮かんでいるという状態を想像していただくとわかりやすいと思います。これがあるおかげで、外からの衝撃から脳を守ることができます。 くも膜下に動脈(脳動脈)がたくさん走っていますが、この動脈に瘤(こぶ)ができやすいのです。それを「脳動脈瘤」と呼びます。血管にある「中膜」という部分が弱くなり、そこに血流の勢いというストレスがかかると膨らんで瘤になります。 脳動脈瘤ができてもほとんどの場合が無症状、これを「未破裂脳動脈瘤」と呼びます。
家族にくも膜下出血患者がいる場合、よりリスクが高い
脳動脈瘤ができやすい原因とはどういうものなのだろうか。
実は明確な理由はわかっていません。しかし、高血圧や喫煙、過度の飲酒、高齢女性が関係しているといわれ、また、ご本人のご家族や近親者で二親等以内の方が、くも膜下出血を起こしている場合、脳動脈瘤の発生や破裂を引き起こす可能性が高いともいわれています。 このような原因を持つ方の脳動脈の特に弱い部分に瘤ができやすいのです。
できてしまった脳動脈瘤がどうなることによって、くも膜下出血が起こるのだろうか。
ほとんどの場合が予兆はなく、ある日突然破裂し出血します。動脈瘤に開いた穴が破れたのが発端です。動脈瘤から大量の血液が脳髄液の中に流出され、くも膜下に広がります。流出した血液の分、体積が増えた脳髄液が脳全体を圧迫することで、激しい頭痛や嘔吐、意識障害、頂部硬直(うなじや首の付け根、肩などが硬直する症状)が起こり、病状が非常に重い場合には死に至る恐ろしい病気です。 この時点では倒れた原因はわかりません。ご家族や周りの方が行わなければならないことは、すぐに救急車を呼ぶことです。よく言われているのが「決して体を動かさないこと」ですが、それは本当です。救急車を呼んだら、患者さんを見守りながら救急隊の到着を待ちましょう。 救急病院に搬送され、MRI(核磁気共鳴画像法)などの検査でくも膜下出血と判明されたら、すぐに緊急手術となります。そこで用いられるのが破裂した脳動脈瘤の付け根をクリップで挟んで出血を止める「クリッピング術」です。 当然のことながら、脳動脈瘤が原因ではない脳出血や脳梗塞の治療にクリッピング術を用いることはありません。
つまり、脳動脈瘤が見つかったり、家族や親族にくも膜下出血の病歴のある人がいたら、用心しておいた方がいいということだ。加藤医師は喫煙と大量飲酒は問題外だとし、即刻やめるべきだと語気を強めた。また、生活習慣の見直しも必要だと言う。高血圧や糖尿病などの生活習慣病を放置しておくことも厳禁。早寝早起き、十分な睡眠、適度な運動、腹六分目の食事などを励行してほしいという。
脳動脈瘤のほとんどは脳ドックで発見される
通常の健康診断では脳の検査までは行わない。では、脳動脈瘤はどういったタイミングで見つかるのだろうか。
先ほども言ったように脳動脈瘤は無症状ですが、ほとんどの場合、脳ドックで見つかります。しかし、人間ドックを受ける際に脳のMRI検査を勧められても「いや、脳まではいらない」と言われる方が多いのです。心臓の検査結果をすごく気にしている方でも脳については無関心です。しかし、脳と心臓は太い血管でつながっていることから関係がとても深いのです。心臓に問題がある場合は脳にも問題があることが多く、その逆の場合もあります。 欧米ではほとんどの場合、心臓血管外科が頚部の血管病変を担当することが多いです。脳と心臓の関わりが深い証拠です。 今までの生活習慣で心配がある方や65歳以上の高齢者は、人間ドック受診時には必ず脳ドックを加えることをお勧めします。これにより、ほとんどの脳動脈瘤は発見できます。脳動脈瘤のみでなく脳の血管の狭窄閉塞、また、家族や親族にくも膜下出血の患者さんがいる方は、40歳代でも人間ドックや脳ドックを受けた方がいいでしょう。
しかし、脳動脈瘤であれば全て、くも膜下出血を起こすというのは早計だ。同じ脳動脈瘤でも、破裂や出血を引き起こすものと経過観察レベルのものに分かれる。 その違いはどういったものだろうか。
一言で説明するのは難しいのですが、われわれ脳神経外科はMRIなどで診断します。それを見て、少し変わった場所や、難しい場所にある動脈瘤、または大きな動脈瘤などの場合に動脈瘤が破裂・出血する可能性が高いと判断し、患者さんにそれをお伝えします。 この場合、1人の脳神経外科医だけの判断でなく、別の病院の脳神経外科医にも相談した方がいいと思います。いわゆるセカンドオピニオン(※4)を求めるということです。2人の医師が治療をした方がよいと判断したら、治療を行った方がいいと思います。
セカンドオピニオンの重要性や必要性についてはこれまで当コーナーでも何度か伝えてきた。あらためて、加藤医師にどのような病院や医師に相談すればいいのか尋ねてみた。
やはり治療実績が優れた病院や脳神経外科、医師を受診するのがいいでしょう。どこかわからなかったら、病院のランキング本や雑誌の病院ランキング、インターネットにも情報は多くあるので、患者さんご自身で吟味して受診した方がいいと思います。 その場合、医師の態度や言葉に注意しましょう。大切なのは「患者さんの話をよく聞いてくれる」医師であることです。診察時間には限りがあります。その中で患者さんは自らの不安を医師に訴えます。一方、医師は患者さんの話す内容からできる限りの情報を得て、治療を行うかどうかを判断しなければなりません。ですから、話をよく聞いてくれる医師ということは信頼に足る医師であることになります。 診療は治療の是非についての相談ですが、同時に患者さんの話を聞くことで、患者さんの不安をできるだけ取り除き、心を癒やすことにもなるのです。
脳動脈瘤の頚部を“外側”から挟んで血管に空いた穴を塞ぐクリッピング術
さて、医師に相談し、治療を行うことになった。治療には大きく分けて、くも膜下出血の緊急手術でも用いられた「クリッピング術(※5)」と、外科的手術ではなく内科的治療の範疇に入る「血管内治療」である「コイル塞栓術(※6)」がある。 どちらも目的は同じだ。脳動脈瘤という“風船”のように膨らんだ瘤に、小さな穴が開いていて、そこから少しずつ血液が外に出ていくうちに、穴が徐々に大きくなっていき、限界となって一気に破れ大量に出血する。 だから、破れないように穴を塞ぐために医療機器を使って治療するのだ。どちらも事前にMRIなどで脳動脈瘤の位置を確認する。
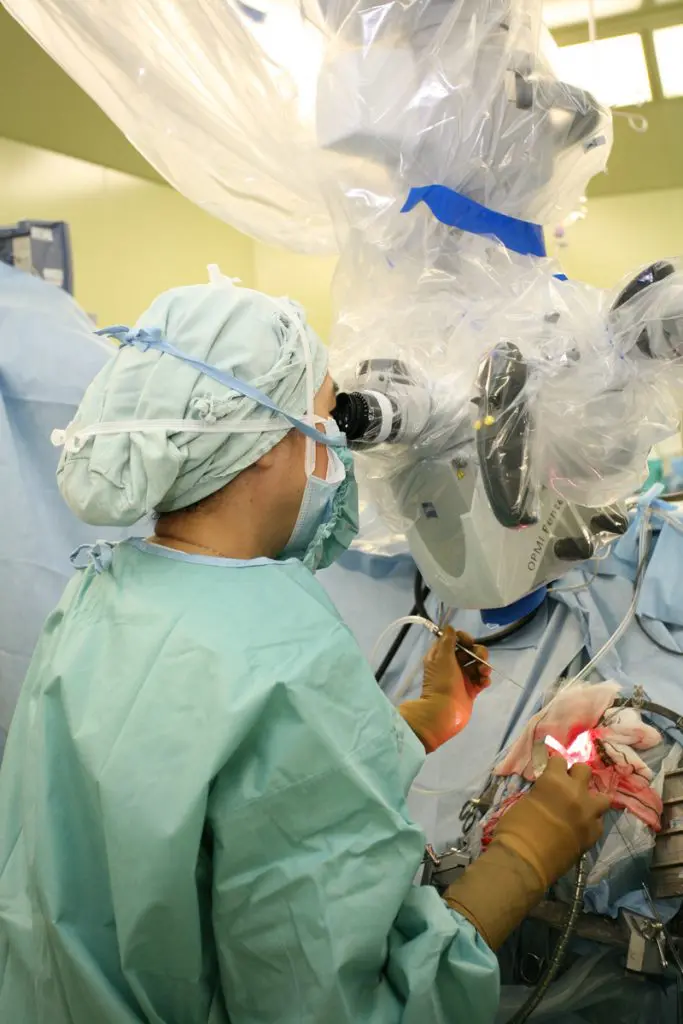
外科的手術である「クリッピング術」は、頭蓋骨を開けて(開頭)、顕微鏡で20倍ぐらいに拡大しながら脳動脈瘤まで進んでいきます。そして、動脈瘤を“外側”からクリップで挟み瘤の頚部即ち空いた穴を塞ぎます。 クリップは150種類以上あり、今ではほとんどが純チタン製です。以前はステンレス製でしたが、ステンレスは体内で腐食する可能性が高いので、半永久的に体内に留置するクリップに用いるには具合が悪く、40年以上前から腐食しないチタンを使用するようになりました。 クリップのサイズは大きいものでは長さ5センチもありますが、最も多く使用するのは0.8ミリ~1センチ前後のサイズのものです。これを専用のホルダーで挟んで顕微鏡下に装着し、動脈瘤を挟んで閉じます。この挟む力(閉鎖圧)が重要で、把持力が弱いと血液が流れ込んで動脈瘤が肥大化し破裂・出血を起こす確率が高くなります。
一方、内科的治療の「コイル塞栓術」は、脳動脈瘤を“内側”から塞ぐ治療法だ。
コイル塞栓術は血管内治療です。先端に金属製のコイルを装着したカテーテルを、太ももの付け根から挿入し心臓を経由して頭まで進めます。あらかじめ確認していた脳動脈瘤までコイルを持っていき、動脈瘤の中でほどき詰めることで動脈瘤が破裂するのを防ぎます。これを全て遠隔操作で行います。 触るのは血管内腔のみだけで脳には一切触りません。脳に直接触るクリッピング術との大きな違いですが、それぞれのメリット、デメリットも大きく違います。
複数の脳神経外科医と相談し、最適な治療法を選択する
脳動脈瘤がある場所(深さや変わった場所)や大きさ、不測の事態への対応力、合併症の可能性など、脳動脈瘤の治療にはさまざまな要素が絡まり合うため、どちらがいいとかなかなか申し上げるわけにはいきません。 医師はその患者さんの状態に最も合うと思われる治療法を提案しますが、最終的には患者さまが決定されます。そのためにも、先ほど言ったように、話もよく聞いてくれる医師に相談し、さらに別の医師の話を聞くことも時にはお勧めします(セカンドオピニオン)。 そして、脳動脈瘤の治療を受けることが決まったら、緊張して構え過ぎてはいけません。脳動脈瘤は絶対安静の状態でも激しい運動を行っても、破裂・出血を起こす確率は同じようなものです。反対に安静にし過ぎて緊張し逆にストレスがかかり血圧が上がることにより、破裂の可能性が高まることもあります。 私はクリッピング術を主に行う脳外科医ですが、病院ではコイル塞栓術も行っていますので、それぞれのメリット、デメリットにより、その患者さんに適した治療法をお勧めしています。
取材中も加藤医師のもとには患者の状態を知らせる連絡が何度もあり、脳神経外科医療の現場に休まるときがないことを思い知らされた。

医師として技術を磨き続けるためには、それなり以上の努力と研鑽が必要不可欠です。昔は女性医師には不利な環境だったことは否めませんが、私が脳神経外科医として走りだしたころと比べ、今ではずいぶん女性医師の労働環境も改善されてきたかと思います。 アジア脳神経外科女医の会としても活動していますが、今後も男女の区別や垣根がない医療現場の発展を支えていきたいですね。
理解が深まる医療用語解説
(※1)くも膜下出血
脳を保護する3層の膜(外側から硬膜・くも膜・軟膜)のうち、くも膜と軟膜の間にある、「くも膜下腔」という隙間に出血が起こった状態。
(※2)脳出血(脳内出血)
脳の動脈が破れ、脳の中が出血した状態。脳内出血や脳いっけつと呼ばれることもある。
(※3)脳梗塞
脳内の血管に血栓ができて血管が詰まってしまった状態。血管の詰まり方によって症状が分類されている。
(※4)セカンドオピニオン
最初に受けた医師の診断の後に、別の医師にも求める意見のこと。セカンドオピニオン外来を設置している病院も近年増えている。基本的に公的医療保険が適用されない自費診療となり、病院によって費用が異なる。
(※5)クリッピング術
脳動脈瘤治療の開頭手術。瘤を確実に挟み続けるため、穴が開いてしまう可能性は極めて低く、再発の可能性も低い。手術中における出血などの不測の事態に対しても対応可能であるというメリットがある半面、脳動脈瘤の中でもとりわけ巨大なものはクリップで挟むのが難しいとされる。
(※6)コイル塞栓術
動脈瘤が脳の深い部分にある場合、クリッピング術では困難であっても、脳の中を走る血管の内部から治療するコイル塞栓術であれば、動脈瘤とは血管でつながっているため、脳のどんな場所でも治療できる。一方で、治療直後はコイルで穴を塞いでいても、次第にコイルが縮まっていき、塞いでいた穴が再び開いてしまう可能性がある。
プロフィール

藤田医科大学ばんたね病院
院長補佐
加藤 庸子(かとう ようこ)
1981年3月 足利赤十字病院 脳神経外科
1982年8月 トヨタ記念病院 脳神経外科局長
1984年4月 藤田学園保健衛生大学 脳神経外科助手
1991年4月 藤田保健衛生大学 脳神経外科講師
2000年4月 藤田保健衛生大学 脳神経外科助教授
2006年4月 藤田保健衛生大学 脳神経外科教授
2008年4月 藤田保健衛生大学病院 救命救急センター 副センター長兼任
2010年4月 藤田保健衛生大学病院 救命救急センター センター長
2014年11月 藤田保健衛生大学坂文種報德會病院(現・ばんたね病院) 脳神経外科 教授
2014年11月 藤田保健衛生大学坂文種報德會病院(現・ばんたね病院) 脳血管・ストロークセンター センター長
2016年9月 藤田保健衛生大学坂文種報德會病院(現・ばんたね病院) 院長補佐
▼今回はこちらを訪れました!

藤田医科大学 ばんたね病院
〒454-8509 愛知県名古屋市中川区尾頭橋三丁目6番10号
TEL:052-321-8171
https://bantane.fujita-hu.ac.jp/



